Bệnh gút – bệnh vốn được mệnh danh là “bệnh của các vị vua” nhưng đồng thời cũng là “vua của các bệnh”. Được được biết đến từ thời Hypocrate nhưng đến thế kỷ thứ XVII, Sydenham mới mô tả đầy đủ các triệu chứng của bệnh. Con người là một trong số ít loài có men uricase không hoạt động, kết quả là tăng nồng độ acid uric máu.
Acid uric vốn là chất bảo vệ cơ thể chống lại quá trình thoái hóa bằng cách hoạt động tương tự chất chống oxy hóa. Khi nồng độ urat cao, ở trong các điều kiện nhất định sẽ kết tủa thành các tinh thể mono sodium urat. Tuỳ theo tinh thể urat bị tích luỹ ở mô nào mà bệnh biểu hiện bởi một hoặc nhiều triệu chứng lâm sàng như viêm khớp; viêm cạnh khớp cấp hoặc mạn tính (thường được gọi là viêm khớp do gút); hạt tô phi ở mô mềm; bệnh thận do gút và sỏi tiết niệu. Do vậy có thể nói nguyên nhân chính gây bệnh gút là hậu quả của tình trạng acid uric máu cao và vi tinh thể urat có vai trò chính trong cơ chế bệnh sinh của bệnh gút.
Gút được phân thành 3 loại chính: gút nguyên phát (chiếm đa số); gút thứ phát và gút bẩm sinh.
Với gút nguyên phát: Nguyên nhân thực sự chưa rõ. Loại này thường có tính chất gia đình, khởi phát thường do ăn quá nhiều thức ăn chứa nhân purin và thường kèm theo uống quá nhiều rượu.
Trong gút thứ phát nguyên nhân tăng acid uric là do tiêu tế bào quá mức (như trong bệnh bạch cầu thể tuỷ mạn tính, thiếu máu huyết tán, bệnh vẩy nến diện rộng…) hoặc do suy thận.
Gút bẩm sinh hiếm gặp: là bệnh di truyền do thiếu hụt hoàn toàn hoặc một phần enzym Hypoxanthine-guanine phosphoribosyltransferase (HGPRT), hoặc tăng hoạt tính của enzym phosphoribosyl pyrophosphate (PRPP).
Tiêu chuẩn chẩn đoán
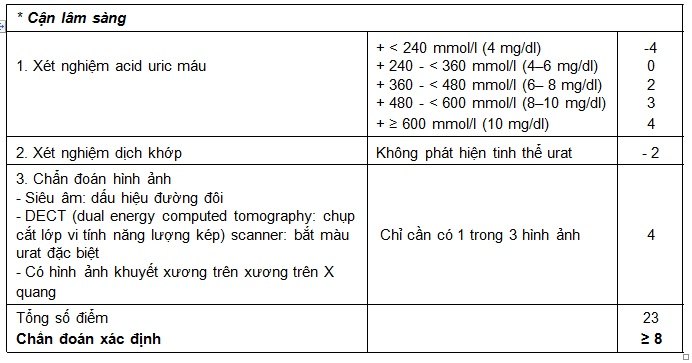
Có nhiều tiêu chuẩn chẩn đoán gút khác nhau được áp dụng ở mỗi quốc gia. Mặc dù tiêu chuẩn vàng để chẩn đoán bệnh gút là tìm thấy tinh thể urat trong dịch khớp hoặc trong hạt tophi; gần đây nhất – năm 2015, Hội Thấp Khớp Học Hoa Kỳ ACR (American College of Rheumatology) đã kết hợp với Liên đoàn phòng chống bệnh thấp khớp Châu Âu (EULAR- European League Against Rheumatism) đề xuất tiêu chuẩn chẩn đoán gút mới trong đó có sử dụng chi tiết các đặc điểm tổn thương tại khớp; phân mức nồng độ acid uric huyết thanh và đặc biệt, các tiêu chí chẩn đoán hình ảnh hiện đại nhằm phát hiện sớm sự lắng đọng tinh thể urat tại các mô như: siêu âm có hình ảnh đường đôi, hình ảnh trên chụp CT scaner năng lượng kép, chụp phóng xạ phát hiện bào mòn xương… Dưới đây, chúng tôi chỉ nêu tiêu chuẩn chẩn đoán gút của Bennett và Wood 1968 và tiêu chuẩn của ACR/EULAR 2015.
Tiêu chuẩn chẩn đoán của Bennett và Wood 1968
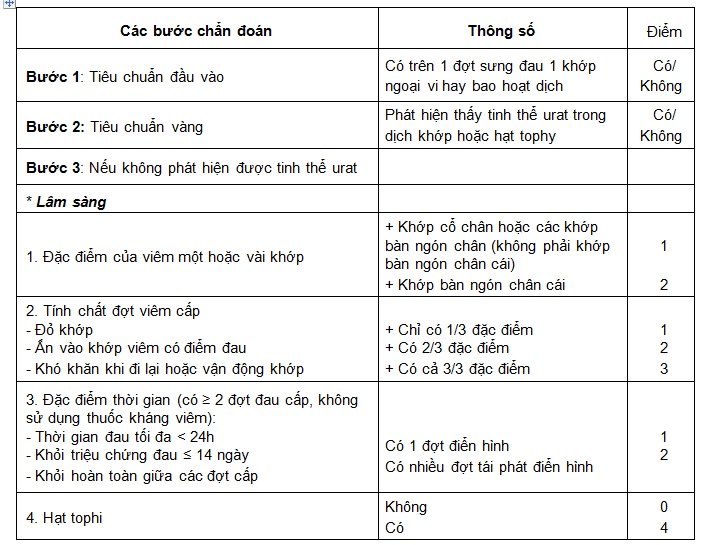
Chẩn đoán xác định khi có tiêu chuẩn a hoặc ít nhất 2 yếu tố của tiêu chuẩn b như dưới đây.
a. Hoặc tìm thấy tinh thể urat trong dịch khớp hay trong các hạt tô phi.
b. Hoặc có ít nhất hai trong bốn yếu tố sau đây:
– Tiền sử hoặc hiện tại có ít nhất hai đợt sưng đau của một khớp với tính chất khởi phát đột ngột, sưng đau dữ dội, và khỏi hoàn toàn trong vòng hai tuần.
– Tiền sử hoặc hiện tại có một đợt sưng đau khớp bàn ngón chân cái với các tính chất như trên.
– Có hạt tô phi.
– Đáp ứng tốt với colchicin (giảm viêm, giảm đau trong vòng 48h) trong tiền sử hoặc hiện tại.
Tiêu chuẩn chẩn đoán gút theo của ACR/EULAR 2015 [5]
Chẩn đoán xác định khi tìm thấy tinh thể urat trong dịch khớp hay trong các hạt tô phi (tiêu chuẩn vàng) hoặc đạt tổng cộng 8/23 điểm.
Điều trị bệnh gút
Nguyên tắc điều trị
– Chống viêm khớp trong các đợt cấp.
– Hạ acid uric máu nhằm mục đích phòng những đợt viêm khớp cấp tái phát, làm ổn định bệnh lâu dài, ngăn ngừa biến chứng (bằng chế độ ăn và thuốc hạ acid uric máu nếu cần).
– Điều trị các bệnh lý kèm theo (tăng huyết áp, đái tháo đường, tăng mỡ máu, béo phì).
– Cần điều trị viêm khớp cấp trước. Chỉ sau khi tình trạng viêm khớp đã hết hoặc thuyên giảm mới bắt đầu dùng các thuốc hạ acid uric máu.
– Để điều trị có hiệu quả cần thường xuyên kiểm tra acid uric máu và niệu,chức năng thận. Nếu ở tình trạng tăng bài tiết acid uric niệu (trên 600 mg/24h), không được dùng nhóm thuốc hạ acid uric có cơ chế tăng đào thải. Các thuốc hạ acid uric máu có thể phải dùng suốt đời.
Hướng dẫn điều trị bệnh gút theo ACR 2012 và EULAR 2016 [6]
: Có thể tóm tắt như sau:
– Bệnh nhân cần được giải thích về bệnh bệnh, tuân thủ lối sống, chế độ tập luyện và điều tiết chế độ dinh dưỡng, chế độ điều trị, về cách thức dự phòng và mục tiêu điều trị.
– Tầm soát một cách có hệ thống và điều trị các bệnh lý kèm theo và các yếu tố nguy cơ tim mạch, bao gồm suy thận, bệnh mạch vành, suy tim, đột quỵ, bệnh động mạch ngoại biên, béo phì, tăng lipid máu, tăng huyết áp, tiểu đường và hút thuốc.
– Chống viêm khớp trong các đợt cấp: colchicin- có thể kết hợp với thuốc chống viêm không steroid (NSAID) – kèm thuốc ức chế bơm proton khi cần. Trong số các thuốc NSAIDs, etoricoxib 120 mg một lần một ngày trong vòng 03 ngày có thể kiểm soát tốt cơn gút cấp [7] (tuy nhiên, theo kinh nghiệm của chúng tôi, đối với người Việt Nam chỉ cần sử dụng 90 mg mỗi ngày đã có kết quả). Cần lưu ý các chống chỉ định hoặc tương tác thuốc khi chỉ định Colchicine và NSAID.
– Corticosteroid đường uống (30-35 prednisolone mg/ngày hoặc các chế phẩm tương đương trong 3-5 ngày sẽ được chỉ định nếu có chống chỉ định với thuốc chống viêm không steroid (NSAID). Có thể chọc hút dịch khớp và tiêm corticoid nội khớp.
– Dự phòng đợt cấp được khuyến cáo trong 6 tháng đầu của trị liệu hạ acid uric; với colchicine 0,5-1 mg / ngày, nên giảm ở bệnh nhân suy thận. Nếu colchicine không dung nạp hoặc chống chỉ định thì nên xem xét điều trị dự phòng NSAIDs với liều thấp, nếu không có chống chỉ định.
– Mục tiêu điều trị hạ acid uric: Cần duy trì mức acid uric huyết thanh < 6 mg/dL (<0.36 mmol/L). Mục tiêu < 5 mg/dL (< 0.30 mmol/L) giúp giải phóng vi tinh thể nhanh hơn được khuyến cáo cho những bệnh nhân bị bệnh gút nặng (có hạt tophi, tổn thương khớp mạn mãn tính, hoặc có các đợt tấn công thường xuyên). Mức acid uric huyết thanh <6 mg / dL (360 mmol/L) nên được duy trì suốt đời vì trị liệu giảm urate có thể đóng vai trò ngăn ngừa bệnh thận do gút.
– Các thuốc điều trị hạ acid uric: Ở những bệnh nhân có chức năng thận bình thường, allopurinol được khuyến cáo đầu tiên, bắt đầu với liều thấp (100 mg/ngày) và tăng dần 100 mg mỗi 2-4 tuần nếu cần, để đạt được mục tiêu về mức acid uric huyết thanh. Nếu không thể đạt được mục tiêu bằng liều allopurinol thích hợp, hoặc nếu không dung nạp, nên chuyển allopurinol thành febuxostat hoặc thuốc tăng thải acid uric (uricosuric).
Lưu ý allopurinol tuy rất thông dụng song có một số nhược điểm là cần phải điều chỉnh liều theo chức năng thận. Đặc biệt allopurinol có thể gây phản ứng dị ứng nặng như hội chứng Stevens-Johnson; có thể gây tử vong hoặc các biến cố trầm trọng. Các yếu tố nguy cơ gây các phản ứng dị ứng bao gồm suy thận; tuổi trên 65; và sự có mặt của yếu tố HLA-B*5801 (đặc biệt hay gặp ở chủng tộc người châu Á như dân tộc Hán ở Trung quốc, Thái lan, Hàn quốc, ở Việt Nam cũng thấy có gen này). Tương tác thuốc cũng phức tạp (ví dụ: ampicillin, thiazide, ức chế men chuyển…) có thể gây nên các phản ứng dị ứng.
– Theo hướng dẫn của ACR 2012 và EULAR 2016: Febuxostat là một thuốc ức chế chọn lọc enzyme xanthin oxidase, non-purin, được chỉ định trong các trường hợp chống chỉ định hoặc không đáp ứng với allopurinol.
Cơ chế tác động của febuxostat là ức chế chọn lọc xanthin oxidase, là một enzyme của quá trình hình thành acid uric. Febuxostat đã được chứng minh là ức chế mạnh cả dạng oxy hóa và dạng khử của xanthin oxidase. Ở nồng độ điều trị, febuxostat không ức chế các enzym khác tham gia vào sự chuyển hóa purin hoặc pyrimidin.
Liều febuxostat được khuyến cáo là 80mg/1 lần/ngày, có thể tăng lên tới 120mg/1 lần/ngày. Febuxostat được thải trừ qua cả gan và thận. Do vậy, không cần chỉnh liều febuxostat trên bệnh nhân suy thận nhẹ hoặc trung bình.
Do hiệu quả kiểm soát acid uric máu, febuxostat triệt tiêu gần như hoàn toàn các đợt bùng phát gout cấp và cải thiện đáng kể kích thước của hạt tophi. Trong nghiên cứu EXCEL, sau 3 năm có tới 96% bệnh nhân không còn cần phải điều trị các đợt bùng phát. Cũng trong nghiên cứu này, 46% bệnh nhân được điều trị febuxostat 80mg/1 lần/ngày và 38% bệnh nhân điều trị với febuxostat 120mg/1 lần/ngày có sự triệt tiêu hoàn toàn các hạt tophi có thể sờ thấy được [3].
Nhìn chung, febuxostat được dung nạp tốt và ít tác dụng phụ ở liều điều trị. Các tác dụng không mong muốn thường gặp là các đợt bùng phát bệnh gút, bất thường chức năng gan, tiêu chảy, buồn nôn, nhức đầu, ban và phù. Những phản ứng phụ này hầu hết có mức độ nhẹ hoặc trung bình. Febuxostat
cũng đã được chứng minh tính an toàn tim mạch bằng nghiên cứu CONFIRMS. Kết quả của nghiên cứu này cho thấy, không có sự khác biệt về nguy cơ biến cố tim mạch giữa nhóm sử dụng febuxostat và allopurinol [3].
Tài liệu tham khảo
1. Nguyễn Vĩnh Ngọc, Trần Ngọc Ân, Nguyễn Thu Hiền, “Đánh giá tình hình bệnh khớp tại khoa cơ xương khớp bệnh viện Bạch Mai trong 10 năm (1991-2000)”. Công trình nghiên cứu khoa học năm 2001-2002, tập 1. Nhà xuất bản Y học, (2002), trang 348-360.
2. Arromdee E, Michet CJ, Crowson CS, O’Fallon WM, Gabriel SE (2002), “Epidemiology of gout: is the incidence rising”. J Rheumatol, 29: 2403-6.
3. Becker MA et al. “The urate-lowering efficacy and safety of febuxostat in the treatment of the hyperuricemia of gout: the CONFIRMS trial”. Arthritis Res Ther. 2010;12(2):R63. doi: 10.1186/ar2978. Epub 2010 Apr.
4. Khanna D et al. “2012 American College of Rheumatology guidelines for management of gout. Part 1: systematic nonpharmacologic and pharmacologic therapeutic approaches to hyperuricemia”. Arthritis Care Res (Hoboken). Oct; 64(10), (2012),1431-46. doi: 10.1002/ acr.21772.
5. Neogi T et al “2015 Gout Classification Criteria An American College of Rheumatology/ European League Against Rheumatism Collaborative Initiative” rthritis Rheum. Oct; (67): (2015), 2557–2568.
6. Richette P et al “2016 updated EULAR evidence-based recommendations for the management of gout”. Ann Rheum Dis. Jan;76(1): (2017), 29-42. doi: 10.1136/ annrheumdis-2016-209707. Epub 2016 Jul 25.
7. Rubin BR1, Burton R, Navarra S, Antigua J, Londoño J, Pryhuber KG, Lund M, Chen E, Najarian DK, Petruschke RA, Ozturk ZE, Geba GP. “Efficacy and safety profile of treatment with etoricoxib 120 mg once daily compared with indomethacin 50 mg three times daily in acute gout: a randomized controlled trial”Arthritis Rheum. Feb;50(2), (2004) 598-606.